精准介入破危局!泰安市第一人民医院神经外科成功处理多例动脉瘤破裂病例
大众报业·齐鲁壹点 2026-03-04 13:42:01
近日,泰安市第一人民医院神经外科凭借精湛的介入诊疗技术和高效的多学科协作,连续成功救治3例颅内动脉瘤破裂患者,通过血管内介入栓塞术精准 “拆除” 险情,为患者筑起生命防护墙。
突发急症!三例患者遭遇 “颅内炸弹” 破裂
颅内动脉瘤破裂引发的蛛网膜下腔出血,是神经外科常见的危急重症,发病急、进展快,每一分钟都关乎患者生死。近期,三位不同年龄段的患者相继因突发症状就诊,均被确诊为动脉瘤破裂。
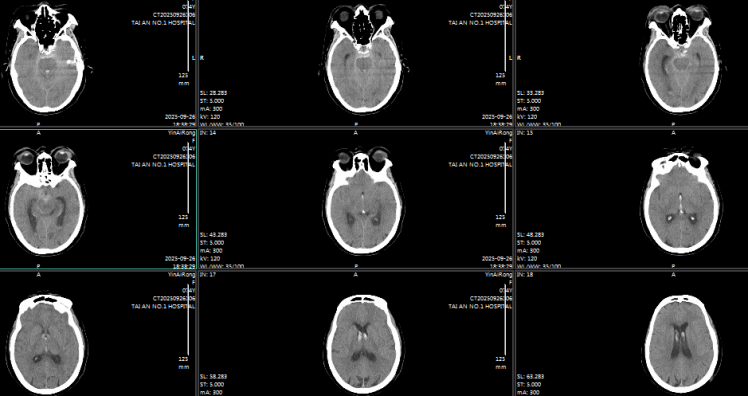
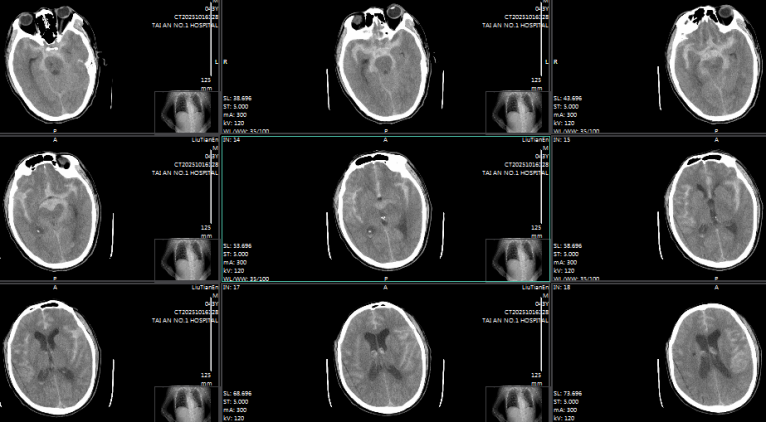
术前颅脑CT
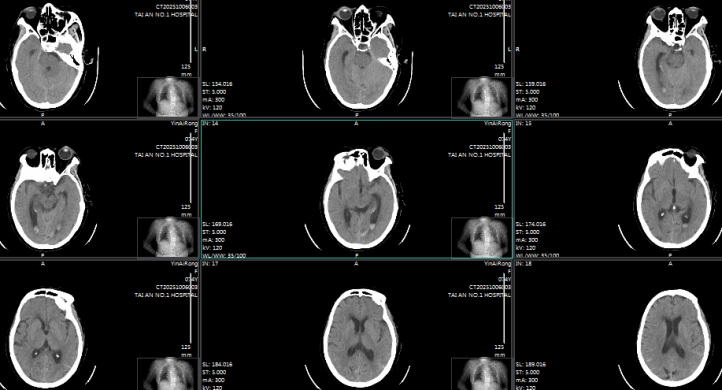
术后7天颅脑CT
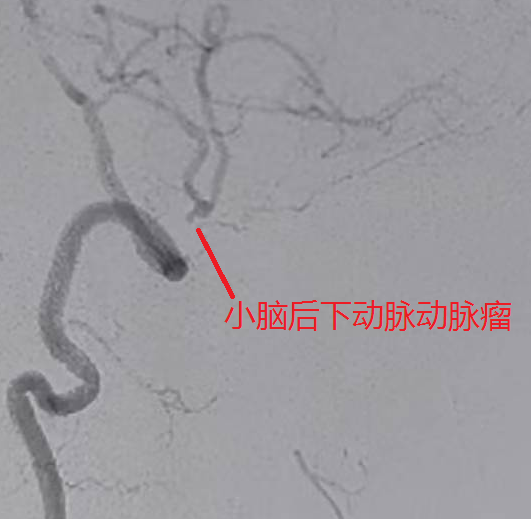
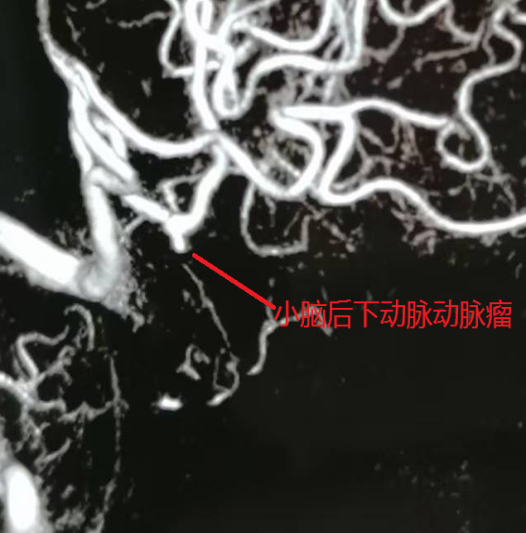
74 岁的女性患者,因 “头晕伴恶心、呕吐 2 小时余” 紧急入院,颅脑 CT 检查显示蛛网膜下腔出血,头颈部 CTA 提示高度可疑右侧小脑后下动脉动脉瘤。术中造影进一步明确,该动脉瘤位于右侧小脑后下动脉扁桃体延髓段,大小约 1.9mm×1.4mm,瘤颈 1.0mm,瘤顶指向前下方且可见子瘤,正是此次出血的 “责任动脉瘤”。
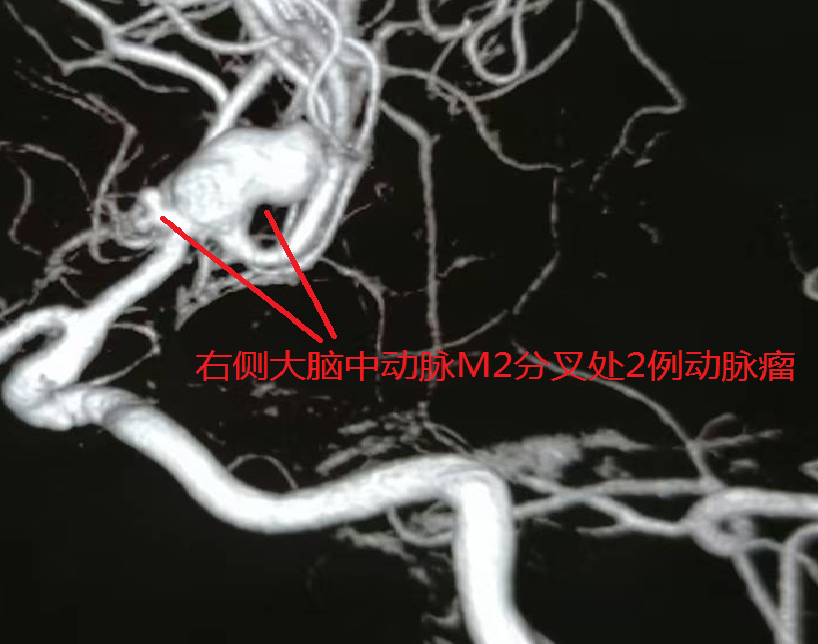
63 岁的女性患者,突发 “剧烈头痛 2 小时” 后被送往医院,颅脑 CT 同样提示蛛网膜下腔出血,CTA 检查高度怀疑右侧大脑中动脉动脉瘤。术中发现,患者右侧大脑中动脉M2分叉处存在两处瘤样凸起:一处为囊性凸起,约2.9mm×2.3mm,瘤颈2.1mm;另一处更大,呈椭圆形,大小约14.3mm×9.0mm,瘤颈6.5mm,瘤体右外侧见子瘤且累及下干,病情更为复杂凶险。
术前颅脑CT
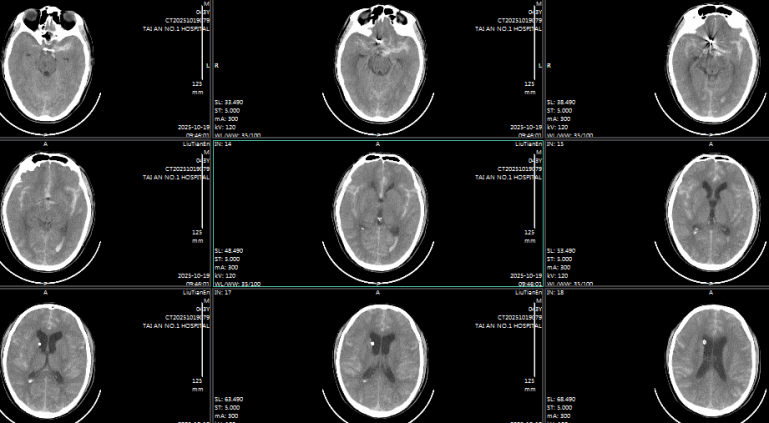
术后颅脑CT
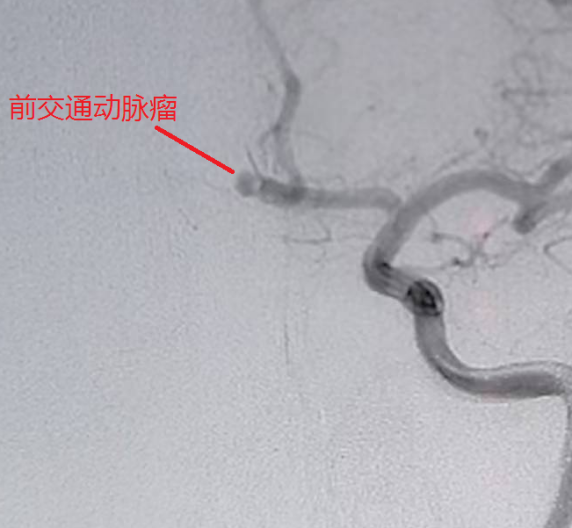
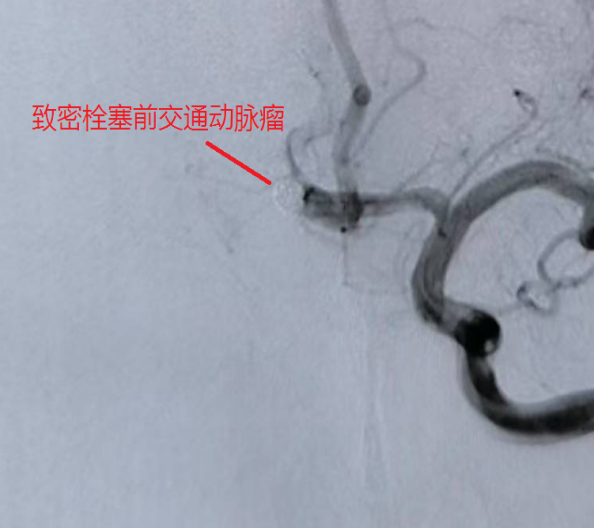
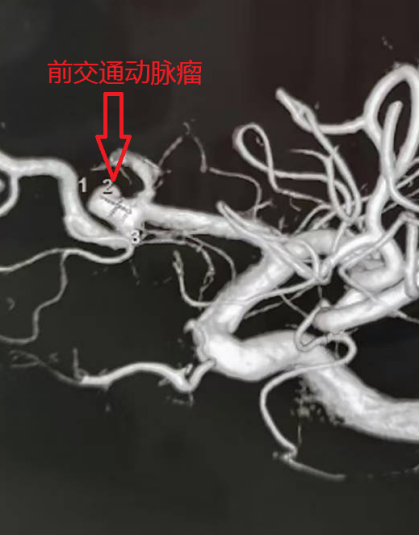
43岁的男性患者,被人发现 “肢体活动不灵、头痛伴呕吐 1 小时许” 后紧急送医,颅脑CT显示蛛网膜下腔出血并破入脑室,CTA 提示前交通动脉瘤可能性极大。术中证实,该动脉瘤大小约 4.5mm×3.5mm,瘤颈3.0mm,瘤顶指向右前方,且瘤顶可见一枚约 3.7mm×2.0mm的子瘤,同时因脑室内积血较多,还面临交通性脑积水的高风险。
三位患者入院时均病情危重,若不及时干预,动脉瘤可能再次破裂,后果不堪设想。泰安市第一人民医院立即启动绿色通道,将患者紧急收入神经外科或 ICU,为救治争取宝贵时间。
生死时速!多学科协作精准 “拆弹”
面对危急病情,神经外科主任刘钟诚第一时间组织介入团队展开术前讨论,综合评估患者基础条件、临床表现、影像学资料及家属意愿后,明确 “急诊血管内介入栓塞术” 为最佳治疗方案 —— 该方案无需开颅,创伤小、恢复快,能最大程度降低手术风险,尤其适合此类急症患者。
神经外科副主任曲传涛带领介入团队,与麻醉科、介入诊疗部通力合作,开启 “生死救援”。
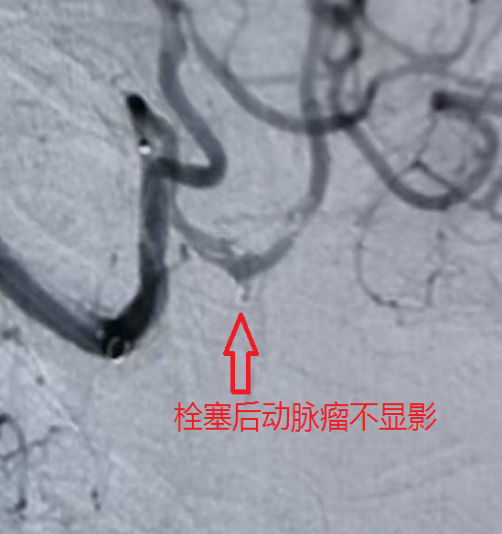
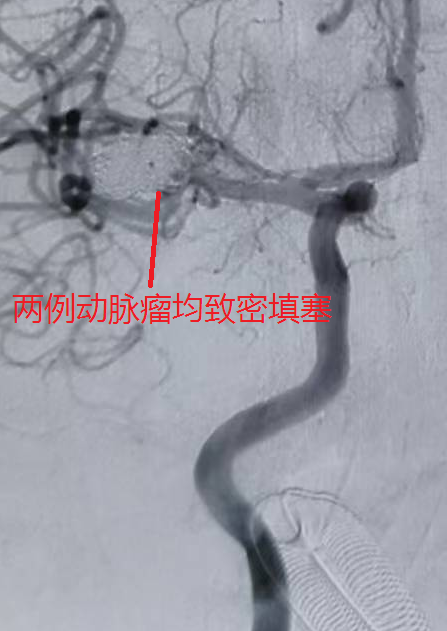
针对不同患者的动脉瘤特点,团队制定个性化手术方案:74岁患者的小脑后下动脉动脉瘤体积较小,手术历时 60 分钟顺利完成栓塞;63岁患者的双动脉瘤情况复杂,尤其是较大瘤体累及血管分支,手术难度更高,团队耗时100分钟成功实现两处动脉瘤的致密栓塞;43岁患者除动脉瘤栓塞外,因脑室内积血较多,术后紧急行 “脑室钻孔引流术” 释放血性脑脊液,降低脑积水风险,整个救治过程无缝衔接。
专家解读:动脉瘤救治,“早” 与 “准” 是关键
神经外科主任刘钟诚介绍,破裂动脉瘤是危及生命的急症,治疗核心目标是防止再出血、缓解脑血管痉挛、预防脑积水,并最大程度保留神经功能。目前,颅内动脉瘤的根治性治疗主要有两种方式:
开颅夹闭术:通过开颅暴露动脉瘤,用钛合金夹子夹住瘤颈隔绝血流,但创伤大、恢复时间长,对深部或重要功能区的动脉瘤手术难度和风险更高;
血管内介入栓塞术:属于微创治疗,通过血管穿刺完成操作,创伤小、恢复快,尤其适合急症患者,已成为国际上推荐的主流方案之一。
“对于动脉瘤破裂患者,时间就是生命。” 刘钟诚强调,在患者病情允许的情况下,应尽早(通常建议出血后72小时内)进行手术或介入治疗,以最大程度降低早期再出血风险。此外,术后药物防治脑血管痉挛、迟发性脑缺血及脑积水等并发症,以及针对遗留神经功能障碍的早期康复治疗,同样对患者预后至关重要。
近年来,泰安市第一人民医院神经外科始终聚焦神经介入领域的先进技术,不断探索精准微创诊疗模式。针对颅内动脉瘤等危急重症,医院建立了完善的绿色通道,实现从急诊检查、术前评估到手术治疗的无缝衔接,为患者争取黄金救治时间。
此次三例颅内动脉瘤破裂患者的成功救治,不仅彰显了泰安市第一人民医院神经外科的技术实力和团队协作能力,更体现了医院在危急重症救治中的责任与担当。未来,科室将继续砥砺前行,不断提升诊疗水平,为更多患者拆除 “颅内炸弹”,筑牢生命健康防线。
(泰安市第一人民医院)
(齐鲁晚报·齐鲁壹点客户端欢迎各界投稿,提供线索,包括文字、照片、短视频。泰安新闻素材请联系齐鲁晚报泰安融媒中心,热线电话:0538-6982110。)
责任编辑:赵晴
