山东医保│数智赋能破解医保监管难题:创新构建“非现场精准查+大数据智能判+全流程闭环管”基金监管新体系
壹保观察 | 2026-03-16 16:54:40
近年来,山东省医保系统聚力数字政府建设,扎实推进医保信息化、智能化、数字化,取得积极成效。在2025全国智慧医保大赛中,山东有14个项目案例获奖,一等奖数量居全国医保系统首位;在2025年“数据要素✕”大赛全国总决赛中荣获医疗保障赛道第二名;在“数据要素✕”山东省分赛中,山东省省医保部门获奖案例达25个。
2025全国智慧医保大赛二等奖案例
数智赋能破解医保监管难题:创新构建“非现场精准查+大数据智能判+全流程闭环管”基金监管新体系
★烟台市医疗保障局★
★牟平区医疗保障局★
一、背景意义
当前,医保监管进入“深水期”,欺诈骗保手段隐蔽复杂,现有监管存在深度广度不足、适配 DRG付费模式乏力、稽核模式待创新等问题。针对以上痛点,我们精心打造“云上稽核精准查+智慧大脑智能判+电子哨兵闭环管”的医保基金智能防控新体系,推动医疗机构主动合规,筑牢医保基金安全防线。
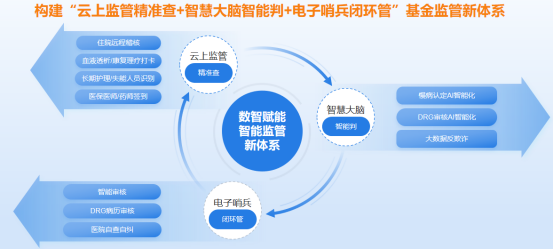
二、创新点
(一)新方法
一是AI赋能医保服务公平化,AI大模型融入 DRG审核系统精准识别违规、助力慢病智能认定,减少人为偏差,保障结果公平。二是智能化审核赋能费用拨付精准化,以智能审核系统和DRG审核系统为核心,通过“初审—复核—申辩—扣除”全流程线上审核,实现费用结算智能精准常态化监管。三是自查自纠赋能定点机构管理规范化,上线自查自纠系统,依托医疗机构与医保结算数据,引导机构主动核查整改,推动医疗机构从被动迎检到主动合规。
(二)新视角
一是体系重构,打造“云上稽核+智慧大脑+电子哨兵”三位一体新体系,实现基金监管被动响应转主动防控、碎片管理转系统治理、医保单打转多元共治;二是模式突破,创新“云上稽核”,借助生物识别技术突破时空限制,提升稽核质效、降低成本;三是能力跃升,依托数据专区,构建“特征—识别—定位”机制,研发12类预警模型,实现欺诈行为模式精准识别与动态防控。
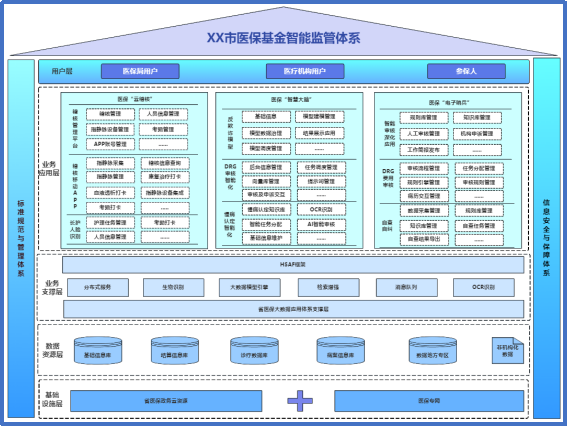
三、核心技术
项目创新性以指静脉、人脸识别等生物识别技术实现精准身份核验;通过数据挖掘、机器学习等大数据算法构建反欺诈模型,达成欺诈行为动态识别防控;借助 RAG 检索增强、OCR 图像识别、提示词工程等技术强化AI赋能;采用微服务架构实现服务拆分、组件化部署,推动传统垂直开发模式解耦为水平扩展,实现服务异步调用、去中心化与应用配置容器托管。
四、实施成效
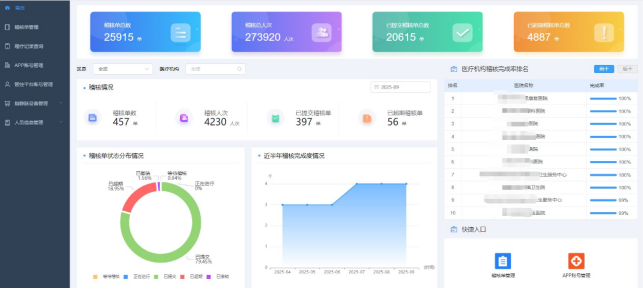
一是云上稽核精准查。通过指静脉、人脸识别等技术实现非现场稽核,2025 年线上稽核 10.89万人次,精准核查 5934 人次“不在院”疑点;康复理疗、血透机构打卡超100万人次,长护险虚假服务同比降 24.17%,医师执业打卡 5.3 万人次。既缓解稽核人力不足,降低成本,又阻断虚假住院、虚增服务等风险,守护基金安全。
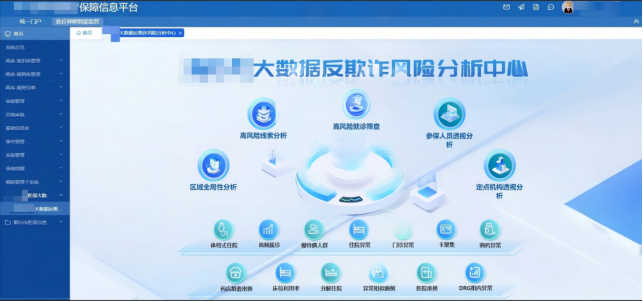
二是智慧大脑智能判。依托自主研发的医保反欺诈智能预警模型体系,对全市医保结算数据实施全量、实时、动态扫描。2025年全年累计分析医保结算数据1.44亿条,精准识别并推送高风险疑点线索14万条,覆盖“体检式住院”“高频异常就诊”“药品超量开具”等典型违规场景。通过模型前置预警,大幅压缩人工筛查范围,显著提升稽核靶向性和响应效率,为基金监管从事后查处向事前预防、事中拦截转型提供了有力支撑。
三是电子哨兵闭环管。依托智能审核系统与 DRG 付费监管系统,2025 年确认3.64万条违规疑点,追回 383.9万元,拒付 DRG 违规费用3248万元。自查自纠系统推动机构自主整改,从源头减少违规。全链条闭环实现医药机构 100% 覆盖,累计挽回超千万元,提升基金使用精准度。
五、受益群体
一是赋能医保监管部门提升效能。该体系破解传统监管中对象庞大、骗保隐蔽、效能不足等问题,集成生物识别技术缓解稽核人员压力,规避现场稽核弊端,扩大稽核覆盖范围。依托“智慧大脑”风险预警模型,推动监管从“被动响应”转向“主动发现”,提升风险识别精准度与效率。同时应用智能审核和 DRG 付费监管系统,实现监管流程规范化、自动化。
二是赋能定点医疗机构可持续发展。体系构建费用智能监管闭环,实现对定点医药机构的智能、标准、常态化监管,营造公平环境。其自查自纠系统将监管关口前移,助力机构提升自我管理能力,推动从“要我合规”转向“我要合规”。
三是赋能参保群众享受优质医保服务。通过远程稽核严控住院真实性,AI赋能 DRG 审核精准识别违规、慢病智能认定减少人为偏差,切实维护参保人医保权益与待遇公平,避免资源浪费。同时,依托风险预警模型识别“小病大检”等不合理行为,减少参保人不必要医疗支出,减轻经济负担,为参保人提供更精准、优质的医保服务。

责任编辑:孔令茹
